Le syndrome de loge représente une affection préoccupante en orthopédie, caractérisée par une augmentation anormale de la pression à l’intérieur d’un compartiment musculaire fermé, appelé loge. Ce phénomène peut survenir dans différentes parties du corps, notamment les jambes et les avant-bras, et se traduit par une compression sévère des muscles, nerfs et vaisseaux sanguins contenus, affectant leur fonctionnement normal. En 2026, la connaissance approfondie de cette pathologie ainsi que la détection précoce de ses symptômes sont primordiales pour éviter des complications graves comme l’ischémie tissulaire ou même la nécrose musculaire. La compréhension des causes variées du syndrome de loge, de ses manifestations cliniques et des options thérapeutiques adaptées reste cruciale pour un diagnostic efficace et une prise en charge appropriée.
Le syndrome de loge se manifeste souvent chez les sportifs, mais aussi après des traumatismes ou des interventions médicales, faisant de la vigilance un enjeu de santé publique pertinent. Cette affection peut évoluer en deux formes distinctes : aiguë, nécessitant une intervention chirurgicale urgente, ou chronique, plus insidieuse et liée à la répétition d’efforts physiques intenses. Dans les deux cas, les douleurs musculaires, la sensation de gonflement et les troubles nerveux constituent des alertes majeures à ne pas négliger. La prévention passe par une meilleure adaptation des entraînements, un suivi médical régulier en cas de risque identifié, ainsi qu’une gestion rigoureuse des bandages et plâtres pour éviter la compression excessive.
En bref :
- Le syndrome de loge est une pathologie causée par une pression intracompartmentale excessive dans une loge musculaire, souvent due à un traumatisme ou une activité physique intense.
- Les symptômes typiques comprennent une douleur intense, un gonflement, une sensation de brûlure, et des troubles sensoriels ou moteurs locaux.
- Le diagnostic repose sur l’examen clinique et la mesure de la pression intramusculaire, parfois complété par des examens d’imagerie.
- Le traitement varie selon la gravité : du repos et kinésithérapie pour les formes chroniques à une intervention chirurgicale d’urgence pour les formes aiguës.
- Une prévention adaptée, notamment dans le cadre sportif, est essentielle pour limiter l’apparition de cette pathologie.
Comprendre le syndrome de loge : mécanismes et causes principales
Le syndrome de loge correspond à une élévation anormale de la pression à l’intérieur d’un ou plusieurs compartiments musculaires fermés par une membrane fibreuse résistante appelée aponévrose. Cette structure inextensible empêche le relâchement du volume musculaire en cas d’œdème, d’hémorragie ou d’hypertrophie musculaire. Suite à cette surpression, la circulation sanguine locale est compromise, provoquant une ischémie progressive des tissus. La conséquence première est une souffrance des muscles et des nerfs contenus dans la loge, pouvant entraîner une douleur sévère et des troubles fonctionnels.
Les causes du syndrome de loge sont multiples et s’inscrivent généralement dans un contexte de conflit entre l’augmentation du contenu de la loge (muscles, nerfs, vaisseaux) et la rigidité de son enveloppe. Par exemple, un traumatisme violent, une fracture ou une compression externe importante (plâtre ou bandage trop serré) peuvent engendrer une montée rapide de la pression à l’intérieur du compartiment. Cette forme aiguë est une situation d’urgence médicale nécessitant un diagnostic prompt et une intervention rapide pour prévenir des séquelles irréversibles.
D’autres cas, plus fréquents dans le sport, correspondent à des mécanismes chroniques où la pression augmente progressivement lors de la répétition d’efforts physiques intenses, souvent localisés dans le mollet. Cette forme correspond à la « claudication musculaire » où la douleur apparaît systématiquement après un certain temps d’activité, disparaissant au repos. Certains sports, notamment la course à pied, le football ou le ski de fond, exercent une contrainte particulière sur les muscles et favorisent la survenue de ce syndrome. Les anomalies structurelles, comme une aponévrose épaissie suite à des microtraumatismes répétés, amplifient également les risques.
Par ailleurs, dans environ un tiers des cas, l’aponévrose peut se rompre partiellement, provoquant des hernies musculaires qui renforcent l’instabilité locale. Ces altérations combinées perturbent la microcirculation sanguine et impactent la fonction neuromusculaire. Le tableau clinique du syndrome de loge s’étend ainsi sur un spectre d’intensité variable, nécessitant une approche diagnostique et thérapeutique individualisée.
Les facteurs de risque liés à l’activité physique et aux traumatismes
La pression intracompartmentale peut s’aggraver ou se déclencher dans des conditions particulières de sollicitation musculaire, comme l’activité physique soutenue, surtout chez les jeunes adultes sportifs. L’intensification rapide de l’entraînement sans adaptation correspond à un facteur de risque majeur. Les sportifs pratiquant des disciplines d’endurance ou comportant des mouvements répétés de forte intensité sont donc particulièrement exposés.
Les travailleurs manuels ou musiciens peuvent aussi être concernés, notamment en cas de syndrome au membre supérieur, lié à des gestes répétitifs et prolongés. Des accidents dits « de compression », provoqués par un bandage mal ajusté ou un plâtre trop serré, sont une autre cause classique, notamment en milieu hospitalier après une fracture ou une intervention chirurgicale. Une thrombose veineuse ou une hémorragie interne peuvent également participer à la survenue d’un syndrome de loge.
Le tableau ci-dessous synthétise les principales causes et leurs contextes d’apparition :
| Cause | Type de syndrome | Contexte fréquent | Impact sur la pression intracompartmentale |
|---|---|---|---|
| Traumatisme grave (fracture, coupure) | Aigu | Accident, chirurgie | Augmentation rapide et importante |
| Effort physique intense et répétitif | Chronique | Sportifs en endurance | Augmentation progressive et réversible |
| Bandages ou plâtres trop serrés | Aigu | Soins post-opératoires | Compression externe majeure |
| Thrombose veineuse, hémorragie | Aigu ou chronique | Pathologies vasculaires | Accumulation intra-compartimentale |
Un contrôle attentif de l’environnement médical et un entraînement progressif représentent donc des éléments-clés pour prévenir la survenue du syndrome de loge. Pour approfondir cette thématique, plusieurs ressources spécialisées comme ce guide dédié apportent des informations complémentaires détaillées.
Syndrome de loge : symptômes révélateurs et diagnostic précis
La présentation clinique du syndrome de loge varie selon la forme aiguë ou chronique, mais la douleur intense est le maître symptôme commun. Dans les formes chroniques, cette douleur survient à l’effort, notamment après un certain temps d’exercice identique à chaque épisode. Elle est localisée dans la loge musculaire concernée, souvent le mollet, et s’accompagne d’une sensation de tension, de gonflement ou de brulure. La douleur pousse le patient à interrompre son activité.
Des troubles neurologiques comme des fourmillements, engourdissements, ou une paralysie transitoire peuvent aussi être associés, témoignant d’une souffrance nerveuse. Après l’effort, la douleur et la lourdeur musculaire diminuent généralement au repos, mais peuvent persister en forme de courbatures. Néanmoins, sans traitement, l’intensité des douleurs peut augmenter, rendant même les efforts minimes douloureux.
Pour la forme aiguë, la douleur est d’un caractère plus brutal et insupportable, ne cédant ni avec le repos ni avec les antalgiques habituels. La zone touchée apparaît tendue, gonflée, et la palpation révèle une tension douloureuse importante de la loge musculo-aponévrotique. Les symptômes neurologiques s’aggravent rapidement, avec perte progressive de la sensibilité ou paralysie, signalant une ischémie critique. Dans ce cas, une prise en charge urgente s’impose.
Le stade diagnostic repose principalement sur l’examen clinique complété par la mesure de la pression intracompartmentale. Cette mesure, réalisée à l’aide d’une aiguille reliée à un manomètre insérée dans la loge, permet d’évaluer précisément le niveau de compression. Trois lectures sont effectuées : au repos, une minute après l’effort, et cinq minutes après l’effort. Une pression supérieure à 30 mmHg immédiatement après l’effort ou au-delà de 15 mmHg plusieurs minutes après constitue un signe pathologique.
Des examens d’imagerie comme l’IRM ou l’écho-Doppler, ainsi que des tests neurologiques tels que l’électromyogramme, peuvent être demandés pour éliminer d’autres diagnostics et affiner l’exploration biomécanique. En cas de suspicion aiguë claire, la mesure peut être évitée pour ne pas retarder l’intervention chirurgicale.
Les signes d’alerte à surveiller lors d’une activité physique
Lors d’un exercice sportif ou après un traumatisme, plusieurs symptômes doivent immédiatement attirer l’attention :
- Douleur disproportionnée par rapport à l’intensité de l’effort ou de la blessure
- Sensation de tension ou durcissement du muscle concerné
- Paresthésies telles que fourmillements ou engourdissements
- Difficulté à bouger ou faiblesse musculaire
- Gonflement visible ou pâleur locale dans des cas graves
La vigilance est d’autant plus importante si les symptômes ne cèdent pas au repos. Il est conseillé de consulter rapidement un professionnel de santé, notamment dans des centres spécialisés en pathologie musculaire ou orthopédie, pour un diagnostic fiable et complet.
Prise en charge et traitements du syndrome de loge
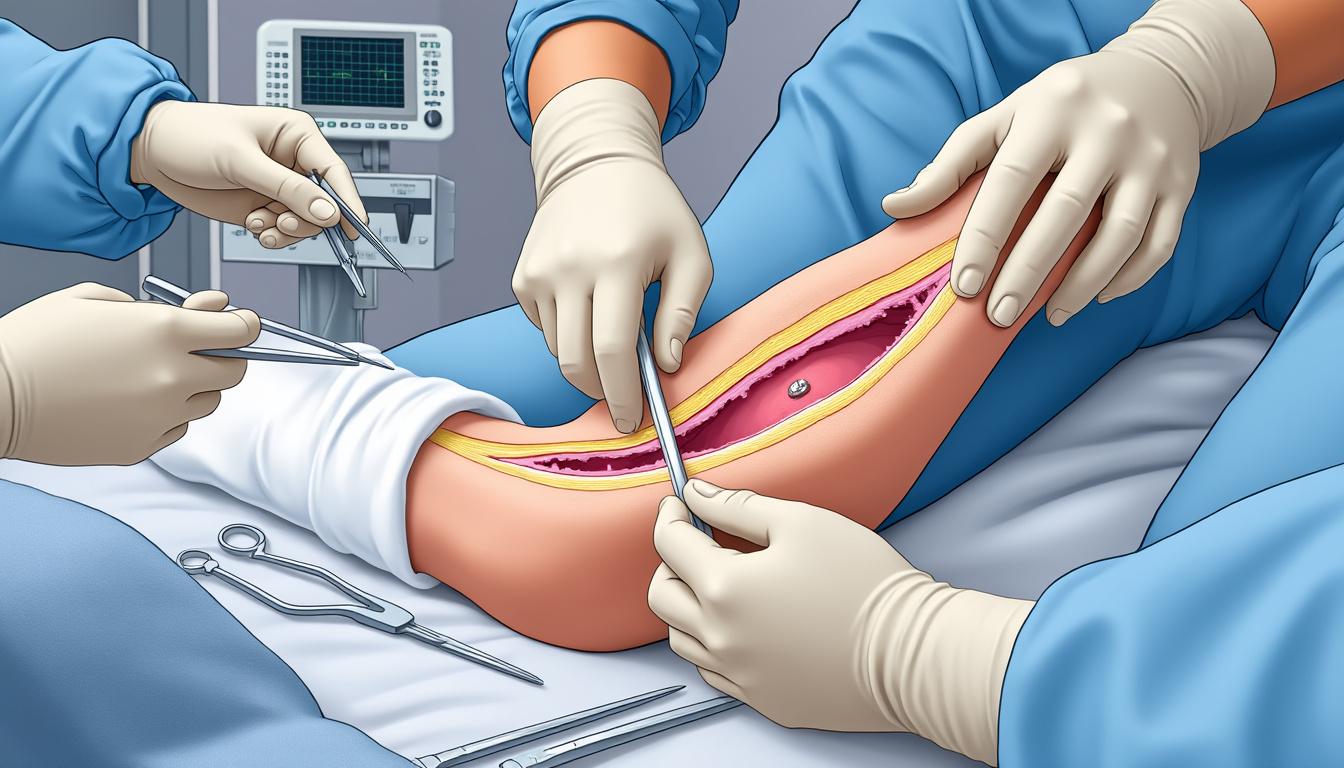
La gestion thérapeutique du syndrome de loge dépend de la forme et de la sévérité du tableau clinique. Dans le cadre aigu, la fasciotomie est le traitement de première intention. Cette intervention chirurgicale consiste à inciser l’aponévrose pour décomprimer la loge, rétablir une circulation sanguine normale et limiter les lésions irréversibles. Intervenir en temps utile est déterminant pour empêcher les complications majeures, telles que nécrose musculaire ou paralysie définitive.
En cas de nécrose déjà installée, des interventions plus radicales comme l’amputation peuvent être nécessaires, soulignant l’importance d’une reconnaissance rapide et d’un suivi rigoureux. À ce titre, toute suspicion de syndrome de loge aigu doit motiver une orientation urgente vers un service orthopédique compétent, où des spécialistes expérimentés prendront en charge la situation.
Pour la forme chronique, un traitement conservateur est généralement privilégié en première intention. La réduction ou la modification de la pratique sportive, la physiothérapie ciblée avec des exercices d’étirements et des massages favorisant la circulation sanguine, sont essentiels pour diminuer la pression dans la loge et améliorer les symptômes. Le port de chaussettes de compression ou l’administration de veinotoniques peuvent également être proposés pour optimiser la circulation veineuse.
Si malgré ces mesures, la gêne persiste, et notamment après plusieurs mois, une chirurgie peut être envisagée pour libérer le compartiment musculaire. Cette intervention, souvent réalisée par aponévrotomie, assouplit la gaine musculaire pour prévenir la récidive de la compression et assurer une récupération fonctionnelle optimale.
La phase de rééducation après chirurgie est cruciale : kinésithérapie, renforcement progressif, et reprise contrôlée de l’activité physique sont à gérer sous supervision médicale pour éviter une rechute. Généralement, la reprise sportive est envisageable entre deux et six mois suivant l’opération.
Prévention et conseils pratiques pour éviter un syndrome de loge
La prévention du syndrome de loge repose avant tout sur une gestion adaptée de l’activité physique et un suivi rigoureux des soins post-traumatiques. Les sportifs sont invités à moduler progressivement l’intensité et la durée de leurs entraînements, en incluant des phases d’échauffement et d’étirement ciblées. Le choix d’un équipement approprié, non restrictif, s’avère aussi déterminant.
Le contrôle de l’équilibre hydrique et la surveillance des premiers signes fonctionnels permettent d’anticiper la survenue de douleurs évocatrices. En milieu médical, il est primordial de veiller à ce que les bandages ou plâtres ne soient jamais trop serrés pour éviter une compression extérieure aggravante. Dès les premiers signes douloureux persistants malgré le repos, il faut impérativement consulter et ne pas banaliser la gêne.
Pour limiter les risques, voici un ensemble de recommandations clés :
- Augmenter progressivement la charge d’entraînement pour permettre une adaptation musculaire
- Pratiquer régulièrement des exercices d’étirement et d’échauffement spécifiques
- Utiliser un équipement sportif adapté, notamment des chaussures offrant un bon maintien
- Surveiller attentivement les plaies, bandages et plâtres pour prévenir toute compression excessive
- Consulter rapidement en cas de douleur inhabituelle ou persistante dans un membre
- Privilégier une activité variée pour éviter des surcharges répétitives sur les mêmes loges
Ces mesures contribuent à limiter les risques d’apparition, particulièrement chez les sportifs de haut niveau ou amateurs intensifs. Elles sont une condition sine qua non pour garantir la pérennité des performances et la santé musculaire. Pour approfondir la prévention adaptée, le site Training Thérapie propose un ensemble de conseils pratiques et personnalisés utiles.