Le syndrome de loge est une pathologie orthopédique d’une extrême gravité, souvent méconnue malgré ses conséquences dramatiques si elle n’est pas prise en charge en urgence. Cette affection survient suite à une augmentation brutale de la pression à l’intérieur d’une loge musculaire, causant une compression musculaire intense qui compromet l’irrigation sanguine normale. La conséquence directe est une ischémie musculaire pouvant conduire à la nécrose des tissus, source de douleurs aiguës et de séquelles invalidantes. Face à une situation de douleur intense accompagnée de gonflement musculaire, chaque minute compte pour éviter une issue funeste. Cet article explore en détail les causes du syndrome de loge, les symptômes révélateurs, ainsi que les traitements adaptés pour maîtriser cette urgence médicale.
Connu également sous le nom de syndrome de compartiment, ce trouble est souvent observé après des traumatismes sévères, mais il concerne aussi les sportifs, les patients en post-opératoire ou encore certains cas de pressions prolongées. La complexité de la maladie réside dans la diversité des manifestations cliniques, rendant le diagnostic parfois difficile. Pourtant, l’identification précoce des signes permet d’intervenir efficacement par des procédures chirurgicales spécifiques, notamment la fasciotomie, garantissant un pronostic favorable.
Comprendre les causes du syndrome de loge : origines et facteurs déclenchants
Le syndrome de loge trouve son origine dans une perturbation physique provoquée par un accroissement anormal de la pression à l’intérieur d’une loge anatomique délimitée par un fascia rigide. Ce fascia constitue une enveloppe ferme entourant les muscles, nerfs et vaisseaux sanguins. Toute augmentation du volume de contenu à l’intérieur de cette loge, sans possibilité d’expansion, engendre une pression interne croissante, aboutissant à une compression musculaire et vasculaire sévère.
Parmi les causes du syndrome de loge, les plus fréquentes se retrouvent dans les traumatismes fermés ou ouverts, comme les fractures des os longs (tibia, avant-bras). Par exemple, une fracture du tibia, avec un hématome causé par un saignement interne, peut rapidement faire augmenter la pression dans la loge antérieure de la jambe. Dans certains cas, cette situation peut également survenir après un écrasement, une blessure par arme blanche, ou un traumatisme sportif intense.
Le syndrome de loge peut aussi apparaître secondairement à une compression prolongée sur un muscle, notamment chez des patients immobilisés ou victimes d’un coma. Par ailleurs, certains cas rares ont été décrits après une injection intramusculaire incorrecte, entraînant une réaction inflammatoire et un gonflement excessif. Il existe également des formes chroniques, souvent liées à la pratique de sports nécessitant des contractions répétitives, comme la course à pied ou le cyclisme, provoquant des symptômes intermittents dus à une augmentation temporaire de la pression.
Enfin, des facteurs iatrogènes, tels que la pose de plâtres trop serrés ou des bandages compressifs mal ajustés, contribuent également au développement d’un syndrome de loge, soulignant l’importance de la surveillance clinique attentive après tout traumatisme. Ces stimuli mènent à une cascade physiopathologique qui amplifie progressivement la pression au sein de la loge, accentuant ainsi la douleur intense et le gonflement musculaire caractéristiques.
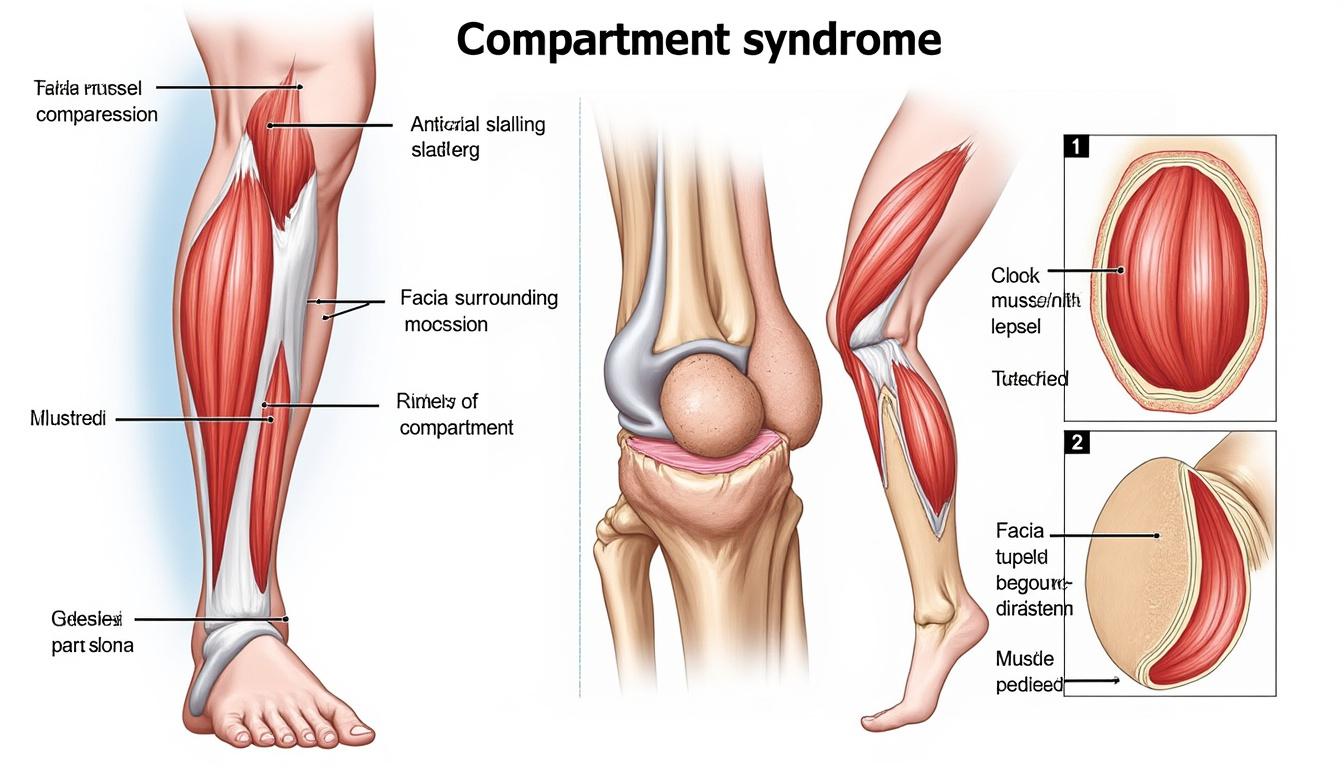
Symptômes syndrome de loge : manifestations cliniques à ne pas négliger
L’identification précise des symptômes du syndrome de loge est cruciale pour une prise en charge rapide. Le tableau clinique évolue selon la gravité et le temps écoulé depuis l’apparition du phénomène. Dès les premiers instants, le patient ressent souvent une douleur intense, disproportionnée par rapport à la blessure initiale, souvent décrite comme lancinante, brûlante ou insupportable. Cette douleur est persistante et ne cède pas aux antalgiques classiques, ce qui doit déjà alerter l’équipe médicale.
Outre cette douleur, le gonflement musculaire dans la zone touchée est palpable et visible, avec une sensation de tension extrême lors de la palpation. D’autres manifestations incluent une diminution des pulsations périphériques, surtout si les vaisseaux sanguins sont comprimés au point de compromettre la circulation. Une faiblesse musculaire ou une paralysie partielle peut aussi survenir, signe d’une souffrance nerveuse.
Le patient peut également présenter des troubles sensitifs, notamment des fourmillements, engourdissements ou une perte de sensibilité dans la zone innervée par les nerfs comprimés. Ces symptômes traduisent une ischémie nerveuse qui, si elle persiste, peut entraîner des lésions définitives. L’ensemble de ce tableau forme un cercle vicieux où l’augmentation de la pression aggrave la souffrance tissulaire, amplifiant les symptômes.
Dans le cadre du syndrome de loge chronique, la douleur survient à l’effort et disparaît au repos. Elle s’accompagne souvent d’une sensation de raideur ou de crampes dans le muscle affecté. Ce type de syndrome est fréquemment retrouvé chez les sportifs pratiquant des activités de haute intensité.
Traitements syndrome de loge : interventions et approches thérapeutiques efficaces
Le traitement du syndrome de loge dépend de la rapidité du diagnostic et de la forme clinique. En cas d’urgence médicale aiguë, l’intervention chirurgicale devient indispensable pour libérer la pression excessive et restaurer la circulation sanguine. Cette intervention, appelée fasciotomie, consiste à pratiquer des incisions dans le fascia pour décomprimer la loge musculaire. Elle doit être réalisée sans délai pour éviter les complications irréversibles comme la nécrose musculaire et nerveuse.
Avant l’opération, la prise en charge initiale vise à contrôler la douleur, surélever le membre affecté pour favoriser le drainage veineux, et retirer tout élément restrictif comme bandage ou plâtre trop serré. Le monitoring de la pression intracompartmentale peut être réalisé à l’aide d’un dispositif spécialisé, permettant de confirmer le diagnostic et d’évaluer la nécessité chirurgicale.
Dans les cas de syndrome chronique, des traitements conservateurs sont souvent envisagés, notamment la modification des activités sportives, la physiothérapie, ainsi que des techniques d’étirement musculaire. Les protocoles visent à diminuer la pression à l’effort et à permettre une meilleure adaptation des tissus. Toutefois, lorsque ces mesures échouent, la fasciotomie peut également être indiquée pour soulager durablement la souffrance.
Un suivi post-opératoire rigoureux est indispensable afin de garantir la cicatrisation, la récupération fonctionnelle, et prévenir les complications telles que les infections ou retractions cicatricielles. Le pronostic dépend essentiellement de la rapidité d’intervention et de la qualité de la prise en charge initiale.
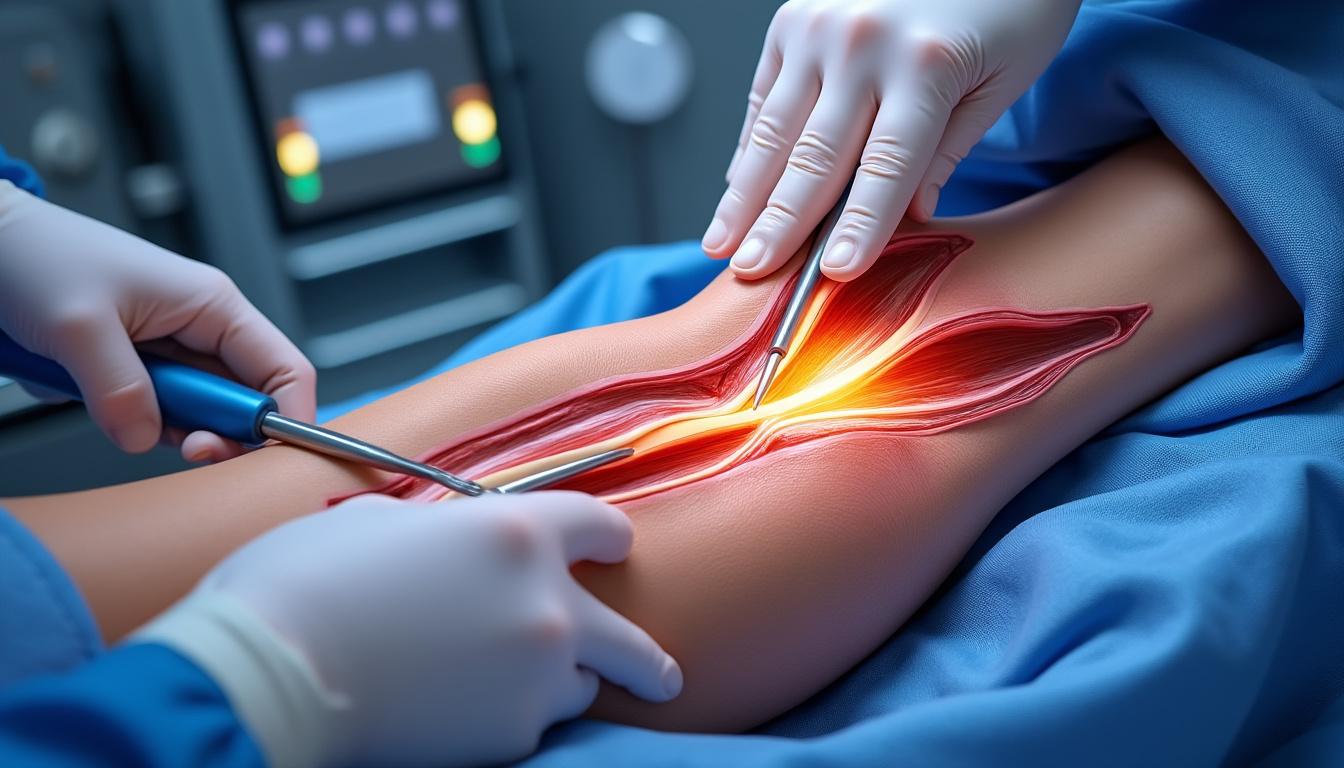
| Étape | Description | Objectif |
|---|---|---|
| Diagnostic précoce | Evaluation clinique et mesure de la pression intra-compartimentale | Confirmer la présence du syndrome et décider du traitement |
| Prise en charge initiale | Retrait de tout pansement restrictif, surélévation du membre, analgésie | Limiter la progression de la pression et soulager la douleur |
| Fasciotomie chirurgicale | Incision du fascia pour décomprimer la loge musculaire | Restaurer la circulation sanguine et éviter les lésions irréversibles |
| Suivi post-opératoire | Gestion des plaies, rééducation et surveillance des complications | Optimiser la récupération fonctionnelle |
Messages clés : points de vigilance et erreurs fréquentes liées au syndrome de loge
Plusieurs situations cliniques précises doivent attirer une attention particulière pour éviter les erreurs diagnostiques lors d’un syndrome de loge. Il est essentiel de ne pas attribuer la douleur intense simplement à un traumatisme banal, car le retard d’identification peut entraîner une aggravation irréversible. Par exemple, la confusion avec une fracture sans complication majeure ou une simple contusion est fréquente, mais cette méprise peut retarder la fasciotomie, compromettant ainsi la fonction musculaire.
De plus, la surveillance inadéquate des patients à risque, notamment post-chirurgicaux ou présentant des plâtres étroits, expose à des complications. Une erreur classique est de ne pas réévaluer régulièrement l’état clinique ou de négliger les signes progressifs comme la diminution des pulsations ou les troubles sensitifs. Il faut également savoir que les examens complémentaires ne remplacent jamais une évaluation clinique rigoureuse.
Un autre point crucial est la reconnaissance des formes chroniques qui, par leur nature intermittente, sont souvent sous-diagnostiquées. La persistance de douleurs à l’effort chez le sportif nécessite un examen approfondi incluant la mesure des pressions afin d’éviter la détérioration d’un syndrome qui, bien que bénin au début, peut devenir invalidant.
Enfin, il est recommandé aux professionnels de santé d’informer les patients à risque sur les signes d’alerte et l’importance d’une consultation rapide. Au-delà des équipes médicales, cette sensibilisation aide à limiter les séquelles graves en facilitant un diagnostic et un traitement précoces.
Syndrome de loge en pratique : conseils pour gérer et prévenir cette urgence médicale
La prévention du syndrome de loge repose avant tout sur une bonne prise en charge des traumatismes et une vigilance accrue dès les premiers signes. Chez les sportifs, une préparation physique adaptée, une hydratation optimale et un entraînement progressif sont indispensables pour limiter les risques de formes chroniques. Il peut être pertinent d’intégrer des séances de stretching et d’évaluer régulièrement la qualité de la circulation dans les membres inférieurs.
Chez les patients hospitalisés ou traumatisés, il est fondamental de réaliser une surveillance rapprochée, en particulier en cas d’immobilisation prolongée ou de plâtres. Utiliser des méthodes non invasives pour monitorer la pression intracompartmentale peut aider à anticiper un épisode imminent. En cas de suspicion, le transfert en milieu spécialisé capable de réaliser une fasciotomie est une priorité.
Les patients doivent être sensibilisés aux symptômes alarmants : une douleur intense disproportionnée, un gonflement progressif, une limitation fonctionnelle ou des troubles de la sensation. Une réponse rapide à ces signaux peut radicalement changer le pronostic, sauvant le membre et la fonction musculaire.
Pour les professionnels impliqués dans l’encadrement sportif, la connaissance de ce syndrome est essentielle afin d’adapter les programmes d’entraînement, mais également pour organiser des interventions rapides si nécessaire. La collaboration entre médecins, kinésithérapeutes et entraîneurs optimise la gestion globale.
- Surveiller tout gonflement suspect accompagné de douleur
- Éviter les bandages trop serrés et surveiller les plâtres
- Ne jamais sous-estimer une douleur anormale après un traumatisme
- Consulter rapidement en cas de signes neurologiques ou circulatoires
- Favoriser la rééducation et le suivi post-traitement